Demenz ist eine Volkskrankheit. In Deutschland sind 1,6 Millionen Menschen betroffen und bis 2050 wird sich diese Zahl nahezu verdoppeln: 3,2 Millionen – das ist fast so viel wie die Einwohner von Hamburg, München und Köln zusammen. Angenommen jeder dieser 3,2 Millionen Menschen hat einen Angehörigen, vielleicht auch zwei, drei oder mehr, dann ist es viel wahrscheinlicher sich in der Rolle des Angehörigen wiederzufinden, als selbst zu erkranken. Angehörige sind stetige Begleiter in der Demenz: von der Diagnose über die häusliche Pflege bis zur Betreuung im Heim. Aber wie ist das eigentlich, wenn ein geliebter Mensch das Gedächtnis verliert? Was bedeutet das für die Beziehung, die Partnerschaft oder das Eltern-Kind-Verhältnis? Wird der Erkrankte zu einem nahen Fremden? Noch immer nehmen Angehörige eine Perspektive ein, nach der kaum einer fragt. Drei Angehörige erzählen von drei Phasen der Demenz. Gefühlsverlauf statt Krankheitsverlauf.
Phase 1: die Diagnose
Schockierende Erleichterung
2019. Anton wirft einen Blick in den Kühlschrank: „Haben wir denn keine Taschentücher mehr?“, fragt er seine Frau Elisabeth. „Doch, im Schrank“, ruft sie. Ein paar Stunden später. Anton wirft einen Blick in den Kühlschrank: „Haben wir denn keine Taschentücher mehr?“, fragt er seine Frau Elisabeth. „Doch, im Schrank“, ruft sie. Der nächste Tag. Anton wirft einen Blick in den Kühlschrank: „Haben wir denn keine Taschentücher mehr?“, fragt er seine Frau Elisabeth. „Doch, im Schrank“, ruft sie.
Das Fragezeichen in Elisabeths Kopf wird immer größer. Die Taschentücher sind schon seit Jahrzehnten an demselben Platz in ihrem Haus nahe der oberbayerischen Stadt Wolfratshausen. Die 77-Jährige ist irritiert. Schließlich kennt sie Anton schon ewig, die beiden sind seit 55 Jahren verheiratet – im August dieses Jahres haben sie Juwelenhochzeit. Anton starrt ins Leere. „Woran denkst du?“, fragt Elisabeth. Es dauert eine Weile bis er schlicht antwortet: „An nichts.“ Zunehmend stellt Elisabeth fest: Anton ist geistig abwesend und mit seinen Gedanken an einem anderen, für sie unerreichbaren Ort. Distanz im Kopf. Wie fühlt sich das an? Elisabeth zögert. Es fällt ihr merklich schwer, ihre Emotionen zu fassen. „Es fühlt sich schlecht an“, sagt sie schließlich.
Seit 2017 vermutet die gelernte Verkäuferin, dass etwas mit ihrem Ehemann nicht stimmt. Zwei Jahre später, als sich die Vorkommnisse häufen, fügt sich Anton ihrer langersehnten Bitte, einen Arzt aufzusuchen.
Diagnose: Alzheimer. „Um Gottes willen! Was trifft mich denn da?“, erinnert sich Elisabeth an ihre erste Reaktion. Die Diagnose ist ein großer Schock, denn an Demenz hätte sie nie gedacht. Elisabeth steht am Anfang eines langen und schweren Weges als Ehepartnerin und pflegende Angehörige.
Andere Angehörige in der gleichen Situation empfinden die Diagnose als Erleichterung: „Er war desinteressiert. Ich dachte, er hätte eine andere Frau“, oder „Meine Mutter ist plötzlich so apathisch geworden“, sind Reaktionen, die Helga Schneider-Schelte als Seelsorgerin für Angehörige bei der Deutschen Alzheimer Gesellschaft häufig zu hören bekommt. „Die Diagnose ist beides, Schock und Erleichterung zugleich“, schlussfolgert die gelernte Sozialpädagogin.
Es wird besser und schlechter
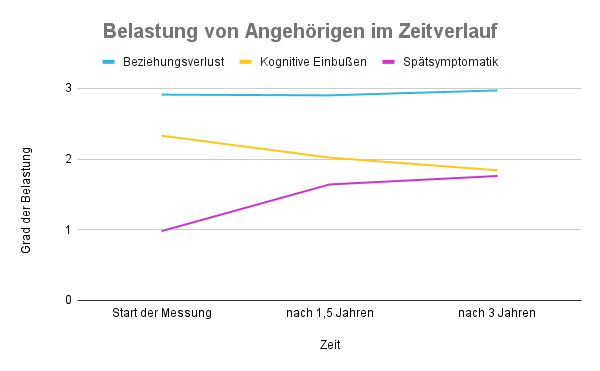
Die Anfangszeit erfordere starke Nerven und brauche viel Kraft, gesteht Elisabeth. Häufig erleben Angehörige demenziell Erkrankter die erste und letzte Phase der Demenz als am schwierigsten. Susanne Zank, Professorin für Psychologie an der Universität zu Köln, spricht in diesem Zusammenhang von einem u-förmigen Verlauf der Belastung: Nach dem ersten Schock setzt eine Gewöhnung ein und der Belastungsgrad sinkt wieder. Wenn im weiteren Verlauf Spätsymptome auftreten, steigt die Belastung erneut an. In dieser Phase erkennen Demenzkranke oft ihre eigenen Angehörigen nicht mehr.
Zanks Forschungsschwerpunkt sind pflegende Angehörige demenziell Erkrankter. In der LEANDER-Studie (Längsschnittstudie zur Belastung pflegender Angehöriger von demenziell Erkrankten) untersuchte sie beispielsweise, welche Faktoren Angehörige Demenzkranker als besonders belastend empfinden und wie sich das im Zeitverlauf verändert.
Mehr Distanz und mehr Nähe
Es ist ein Auf und Ab mit Anton. Manchmal merkt man nicht viel von der Demenz, aber im nächsten Moment vergisst er wieder alles. „Schleichend wird es immer schlimmer“, sorgt sich Elisabeth. Sie liest viel über die Krankheit und spricht mit ihren vier Söhnen. Diese wolle sie aber mit ihren Bedenken nicht „belästigen“.

Ihre Familie ist groß, bei sechs Enkeln und zwei Urenkeln ist immer viel los. Draußen, wenn sie auf Bekannte treffen, überspielt Anton seine Krankheit. Er grüßt sie und redet mit ihnen, als wenn nichts wäre. Gleichwohl weiß Elisabeth genau, dass Anton diese Personen nicht mehr zuordnen kann. Auch zu Hause spielt die Krankheit keine Rolle für Anton. „Mit Demenz kann er nichts anfangen“, sagt Elisabeth mit aufgebrachter Stimme. Dieses Wort bekomme er nicht unter, denn er sei schließlich nicht krank, nur manchmal etwas vergesslich. Distanz im Kopf.
Dass Demenzkranke ihre Diagnose leugnen, kommt häufig vor. Oft falle es Angehörigen leichter, mit diesem Verhalten umzugehen, wenn sie sich der Gründe bewusst sind, weiß Gerontologe und Hirnforscher Johannes Pantel. Er betont: Leugnen sei hier der falsche Begriff, denn das würde bedeuten, es steckt eine Absicht oder ein Vorsatz dahinter. Das sei nicht der Fall. Stattdessen wirken zwei Mechanismen, die Erkrankte kaum kontrollieren können:
Awesome Title
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua. Ut enim ad minim veniam, quis nostrud exercitation ullamco laboris nisi ut aliquip ex ea commodo consequat.
Awesome Title
Während die Demenz das Ehepaar gedanklich distanziert, sucht Anton vermehrt die körperliche Nähe zu Elisabeth. Klar, früher habe er sie natürlich auch mal gestreichelt, jetzt jedoch brauche er immer Körperkontakt, wenn sie nebeneinandersitzen, bemerkt Elisabeth. Zeit für sich gibt es bei Elisabeth derzeit nicht: „Ich kann nicht alleine aus dem Haus gehen. Dann ist er total aufgelöst. Was ist denn, wenn er alleine ist? Schrecklich. Das geht nicht.“
Hilfe beim Helfen?
Entlastungsangebote wie eine Tagesbetreuung sind für Elisabeth keine Lösung. Auch wenn ihr gesamtes Umfeld dazu rät, für Hilfe ist sie noch nicht bereit:
„Was heißt helfen? Mir geht das so nah, dass ich das nicht machen kann. Vielleicht würde es ihm guttun, ich weiß es nicht. Den inneren Schweinehund habe ich aber noch nicht überwunden.“
Aktuell würde die 77-Jährige ein schlechtes Gewissen plagen, denn Hilfe annehmen, kommt ihr wie Abschieben vor. Mit dieser Einstellung ist Elisabeth keineswegs ein Einzelfall. „Viele bestehende Unterstützungsangebote werden nicht angenommen“, betont Susanne Zank. Es ist paradox: Einerseits sind die Menschen, die demenziell Erkrankte betreuen, unter den pflegenden Angehörigen am stärksten belastet. Gleichzeitig nimmt diese Gruppe am wenigsten Hilfe in Anspruch. So nutzen der LEANDER-Studie zufolge nur 33 Prozent der Angehörigen von Demenzkranken ambulante Pflegedienste. Warum das so ist, weiß auch Susanne Zank nicht sicher: „Das ist eine Frage, über die sich alle Expert:innen den Kopf zerbrechen“, schmunzelt die Psychologie-Professorin. Johannes Pantel kann sich hierfür drei Erklärungen vorstellen:
Wesentliches bleibt
Wenn Elisabeth an die Zukunft denkt, wird sie traurig. Sie habe Angst, dass die Distanz zu Anton weiter wachsen wird: „Ich muss immer noch damit abschließen, dass mein lustiger und freundlicher Mann langsam verschwindet.“ Dieses Schreckensbild von der Demenz hört Johannes Pantel häufig. Durch die Krankheit gehe zwar einiges verloren, der Kern der Persönlichkeit bleibe aber erhalten. „Er ist immer noch lustig und freundlich“, sagt auch Elisabeth. Und irgendwie sei die Beziehung trotzdem gleichgeblieben: „Wir machen schon viele Jahre alles gemeinsam. Wir sind aufeinander angewiesen.“
Angst hat sie davor, dass Anton sie irgendwann nicht mehr erkennt. Bei diesem Gedanken gerät Elisabeth ins Stocken und ringt nach den richtigen Worten: „Das würde sehr an meine Substanz gehen. Wenn ich ihn ganz verlieren würde, das wäre ein Schock – ein großer Schock.“
Phase 2: Pflege von zu Hause
Eine besondere Wohngemeinschaft

Für die 23-jährige Sofia aus dem österreichischen Linz ist Elisabeths Zukunftsangst wahr geworden. Vor über zwanzig Jahren erhält Sofias Vater Herwig, den sie liebevoll Paps nennt, die Diagnose Multiple Sklerose – eine Autoimmunkrankheit, die sich auf sein Kurzzeitgedächtnis auswirkt. In der Fachsprache spricht man von frontotemporaler Demenz. Seit Sofias Kindheit war die Krankheit ihres Vaters präsent. Gesund kennt sie ihn nicht. 2006 trennen sich ihre Eltern und Sofia lebt zunächst bei ihrer Mutter. An vereinbarte Treffen hält sich ihr Vater schon lange nicht mehr. Dann trifft sie ihn eines Tages zufällig auf der Straße:
„Paps ist ein sehr offener und freundlicher Mensch. Er erzählte mir, dass er zwei Kinder hat, die elf und 13 Jahre alt sind. Dabei war ich 16. Ich habe begriffen, dass er nicht mit seiner Tochter redet, weil er mich nicht als seine Tochter erkennt. Das war ein einschneidendes Erlebnis.“
Überfordert, schockiert und schließlich traurig, beschreibt Sofia ihre damalige Gefühlslage. In diesem Moment fühlt sie sich zum ersten Mal mit der harten Realität konfrontiert. Die 23-Jährige ist entschlossen: Das soll kein Dauerzustand bleiben. Nach der Schule zieht sie in die Doppelhaushälfte neben ihren Vater. Hier wohnt die Kunststudentin bis heute – gemeinsam mit zwei Mitbewohner:innen in einer inklusiven Wohngemeinschaft. Eine davon ist Sofias Studienfreundin Susanne, die die beiden zunächst oft besucht hat und im Mai 2020 schließlich eingezogen ist. Der 27-jährige Mitbewohner Wendelin lebt abwechselnd in zwei WGs.
Umgekehrte Rollen
„Jetzt bin ich für ihn die wichtigste Ansprechperson“, stellt Sofia fest. Mit ihrer älteren Schwester teilt sie sich auch die gesetzliche Vertretung. Drei bis vier Tage in der Woche wird ihr Vater ambulant betreut – für Sofia ist das ist eine große Entlastung. Unterstützung bekommt sie an den restlichen Tagen von ihrer Oma, der Mutter ihres Vaters.
Die klassische Vater-Tochter-Beziehung kennt Sofia nicht – im Gegenteil: Anderen erzählt sie scherzhaft, sie habe ein Haus, ein Hund und ein Kind. Diese umgekehrte Rolle führt allerdings auch zu Konflikten: Wenn sie die Verbindungstür zwischen den Wohnungen zusperrt und Ruhe braucht, kommentiert ihr Vater das in seinen hellen Momenten mit den Worten „Warum sagst du jetzt, was Sache ist, und nicht ich?“
[slideshow_deploy id=’3848′]
Seit Sofia ihren Vater pflegt, hat sich sein Zustand enorm verbessert. Sogar die Namen ihrer Mitbwohner:innen kann er sich nun merken. Der Umgang mit jungen Menschen tut ihm gut. Sofia möchte zukünftig sogar Work and Travel in der Wohngemeinschaft anbieten. Die Pflege gibt ihr das Gefühl, ihren Vater schrittweise näher kennenzulernen. „Ich glaube aber, meine Situation ist in vielen Belangen recht einzigartig“, fügt sie hinzu.
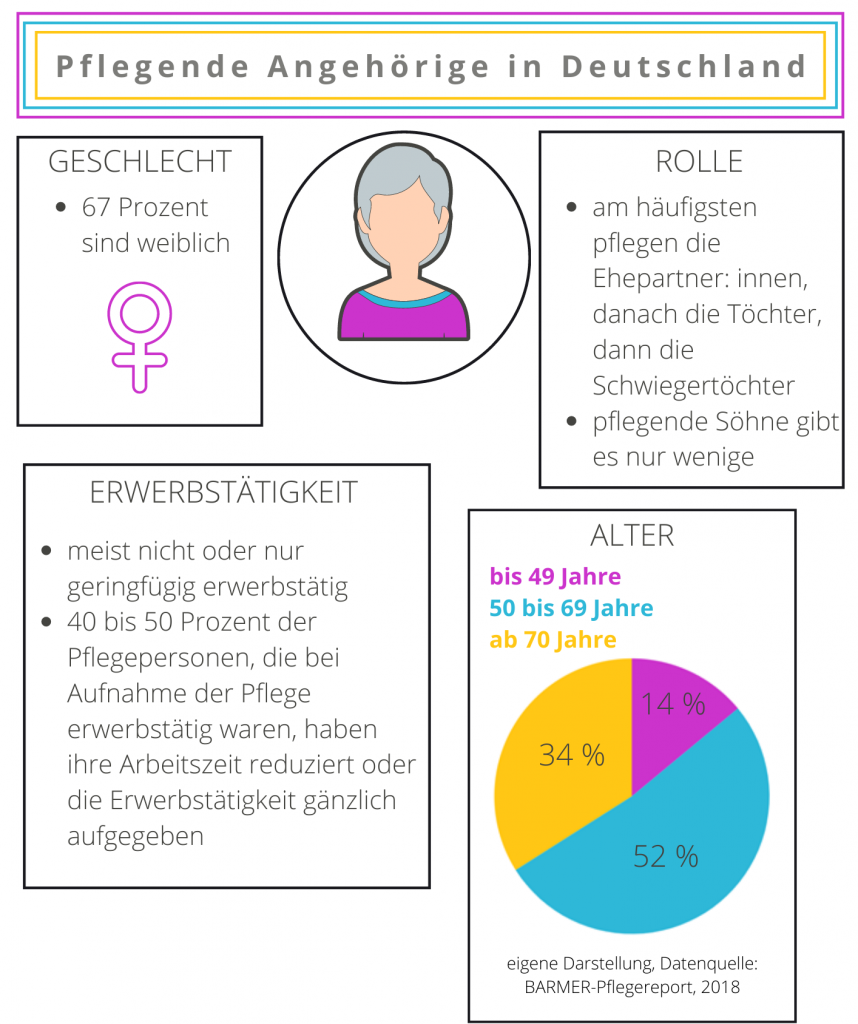
Sofia liegt richtig: Typische pflegende Angehörige ist sie nicht – zumindest nicht ganz:
Die kleinen Glücksmomente
Sofia genießt die kleinen Glücksmomente mit ihrem Vater. Etwa, wenn er beim täglichen Spaziergang plötzlich ruft: „Stopp, stopp, schau! So schön, so schön!“ „Pflege kann durchaus bereichernd sein“, sagt Seelsorgerin Schneider-Schelte. Analog bilanziert Susanne Zank in ihrer Studie, die Betreuung von Demenzkranken bedeutet für Angehörige nicht immer nur Belastung. Wenige von ihnen berichten auch, dass sie von der Pflegerolle persönlich profitieren: Sie fühlen sich nützlich, selbstbewusster oder erfahren soziale Anerkennung. Am Schönsten ist es für Sofia, wenn alle gemeinsam – Vater Herwig, die beiden Mitbewohner:innen und sie – am Tisch sitzen, essen und Spaß haben. Das gibt ihr ein Gefühl von Normalität.
Auch die 25-jährige Hannah aus Trier berichtet von einem positiven Moment in der Pflege ihres demenziell veränderten Großvaters:

Das Netzwerk macht’s
Neben diesen schönen Momenten, stellt die Pflege Sofia vor viele Herausforderungen. Insgesamt überwiegen für sie die negativen Gefühle. „Viel Zeit mit einer Person zu verbringen, die im Dreiminutentakt dieselben Fragen stellt, ist schon sehr anstrengend“, gibt sie zu. Es passiere durchaus öfter, dass sie ihre eigene Belastungsgrenze überschreitet. Schlechte Stimmung bei Sofia führt dann auch zu schlechter Stimmung bei ihrem Vater. Damit die Situation nicht eskaliert, übergibt sie die Pflege per Telefon an ihre Schwester oder an die Mitbewohner:innen in der Wohngemeinschaft. Ohne diese Ausweichoption würde die Pflegesituation für Sofia nicht funktionieren. Angehörigen empfiehlt sie daher, sich ein möglichst großes Netzwerk aufzubauen, auf das sie in schwierigen Zeiten zurückgreifen können. Schneider-Schelte stimmt ihr zu: Am Telefon gehe sie mit Angehörigen regelmäßig auf die Suche nach Personen aus deren persönlichem Umfeld, die zur Entlastung vorbeikommen könnten.
Egoistisch?
Fest steht: In den nächsten Jahren wird Sofia ihre Pflegerolle aufgeben. „Ich werde irgendwann meinen eigenen Weg gehen. Das hier ist zwar auch mein Weg, aber vielleicht gibt es einen Punkt, wo sich die Pflege doch nicht mehr auszahlt.“ Sofia selbst kommt sich egoistisch vor, wenn sie so etwas sagt, Schneider-Schelte würde am Alzheimer-Telefon entgegnen: „Nein. Das ist Selbstfürsorge und Anerkennung der Grenzen.“
Andere pflegende Angehörige von Demenzkranken fühlen sich ebenso stark belastet: [slideshow_deploy id=’3599′]
Phase 3: das Pflegeheim
Gute Pflege braucht gute Pflege
„Wer sich ständig vernachlässigt, wird selbst zum Opfer“, schlussfolgert Schneider-Schelte. Gut pflegen kann nur der, dem es selbst gut geht.
Selbstfürsorge ist auch in der professionellen Pflege wichtig. Wie Pflegekräfte die Balance zwischen Nähe und Distanz im Beruf wahren können, erfahren Sie im Beitrag von Sarah Koschinski.
Die LEANDER-Studie zeigt, dass pflegende Angehörige nicht selten selbst erkranken. Mehr als ein Drittel von ihnen leidet etwa unter klinisch relevanter Depressivität. Ursachen dafür sind der Beziehungsverlust, eine negative Bewertung der eigenen Pflegeleistung und allen voran: Bedürfniskonflikte. Sie entwickeln sich, wenn Angehörige rund um die Uhr unter permanenter Anspannung stehen. Ein einfacher Arztbesuch oder noch viel grundlegender ein gesunder Schlaf sind dann oft nicht mehr möglich. Das steigere das Risiko an einer Depression zu erkranken enorm, erklärt Zank.
68 Prozent der teilnehmenden Angehörigen geben außerdem an, während der letzten zwei Wochen einmal oder öfter aggressiv geworden zu sein. Dies ist häufig der Fall, wenn sich der demenziell Erkrankte selbst aggressiv verhält. Was Aggression in der Pflege konkret bedeutet, ist allerdings unklar. Hier mangele es an Offenheit, so die Expertin. Generell sei Aggression aber ein Problem, das mit zunehmendem Schweregrad der Demenz aufritt.
Plötzlich ohne Pause
Aggressive Momente erlebt auch die 57-jährige Regina mit ihrem 24 Jahre älteren Mann Josef. 2010 erhält er die Diagnose vaskuläre Demenz.
Nach drei Jahren unbezahltem Urlaub kündigt die Versicherungskauffrau im Jahr 2018 ihren Job. So kann sie sich voll und ganz der Pflege ihres Mannes widmen. Nostalgisch schwelgt Regina in Erinnerungen: Damals sei mit Josef noch Vieles möglich gewesen. Fast täglich ist das Ehepaar Rad gefahren oder spazieren gegangen.

Plötzlich aber schläft Josef nachts nicht mehr. Regina versucht ihn sanft zu beruhigen, das bleibt aber oft erfolglos:
„Manchmal saß er stundenlang auf der Bettkante. Wenn ich mir nicht mehr zu helfen wusste, habe ich zwar das Licht ausgemacht, aber schlafen kann man dann nicht.“
Teilweise habe Josef das Kissen oder die Bettdecke nach ihr geworfen, berichtet Regina und lacht dabei herzlich. Die Stimmung kippt: Eines Nachts hielt Josef den schweren Türstopper aus dem Schlafzimmer in der Hand. In diesem Moment wird Regina bewusst, dass sich ihre Situation unbedingt ändern muss. Neben Josefs Ergotherapie-Stunden, in denen sie bisher verschnaufen konnte, wird sie nun von einem Alltagsbegleiter und einem ambulanten Pflegedienst unterstützt.
Doch dann beginnt die Corona-Pandemie und Regina steht plötzlich alleine da – ohne Pause: keine Ergotherapie, kein Alltagsbegleiter, keine Tagesbetreuung. Für Regina bedeutet das: Vollzeit-Pflege, die sie unerwartet stemmen muss. Zur Ruhe kommt sie in dieser Zeit gar nicht mehr, nur manchmal sei sie tagsüber aus Versehen eingeschlafen. Sie fühlt sich im Stich gelassen. „Demenzkranke und ihre Angehörigen waren kein Thema der Pandemie-Politik“, bemerkt Schneider-Schelte kritisch.
Talfahrt der Gefühle
Völlig erschöpft und schweren Herzens kümmert sich Regina um einen Platz in einem Pflegeheim. Auf der Fahrt dorthin beschimpft Josef seine Frau übel: Regina solle verschwinden und nie mehr wiederkommen. Auch dieses Verhalten sei laut Johannes Pantel darauf zurückzuführen, dass Demenzerkrankte schlichtweg nicht verstehen, wie kräfteraubend ihre Pflege ist.
Auch Angehörige Karin Jazra musste vor wenigen Monaten eine Betreuungseinrichtung für ihren demenzkranken Vater finden. Sie entschied sich bewusst gegen das klassische Alten- und Pflegeheim und stattdessen für ein Demenzdorf. Warum sie dieses moderne Konzept bevorzugt und was das genau ist, erfahren Sie im Video.

Josefs Besuchszeiten im Heim waren pandemiebedingt stark begrenzt. Reginas Stimme beginnt zu zittern. Als sie sich von ihm verabschiedet, fleht er sie verzweifelt an: „Warum verlässt du mich? Bleib doch noch!“ Beim Gedanken an diese Situation kämpft sie mit den Tränen. „Er wollte wieder mit nach Hause fahren. Schlimm“. Zu Hause beginnt für Regina eine schwere Zeit, in der auch sie mit depressiven Episoden zu kämpfen hat. Von hundert auf null ist der pausenlose Druck weggefallen. Nun fehlt es ihr an Struktur. Zurück in den Alltag schafft sie es mithilfe eines neuen, tierischen Familienmitglieds: Mischling Josefine ist eine große Stütze für Regina.
Anders ist die Situation bei Hundebesitzerin Jola. Ihr Cockerspaniel Mikey leidet an Hundedemenz und wird rund um die Uhr von ihr betreut. Wie sich die Demenz bei Hunden zeigt und was sie für Hundebesitzer:innen bedeutet, hören Sie im Podcast:
Hundedemenz – ein Spaziergang mit Jola und ihrem Cockerspaniel Mikey
Bis zum Mond und wieder zurück
Es fällt Regina schwer zuzusehen, wie sich Josef verändert. Aktuell erkennt er sie nur noch selten, das vermutet Regina zumindest. Eines weiß sie hingegen sicher: „Ich habe immer das Gefühl von Vertrautheit. Wenn ich ihn sehe, spüre ich das.“ Die Beziehungsfähigkeit bleibt, auch wenn der Verstand verloren geht, erklärt Johannes Pantel. Sehr lange, teilweise bis zum Schluss, können Demenzkranke gegenwärtige Gefühlsmomente kommunizieren, beispielsweise über die Körpersprache. Zunehmend wichtiger als die Realität ist also, was nonverbal und emotional-affektiv passiert. Diesen Zugang gilt es für Angehörige zu nutzen.
Besonders fröhlich erinnert sich Regina an Ostern: Sie liest Josef ein Buch vor, einen Kinderbuch-Klassiker über die Geschichte vom kleinen und großen Hasen. „Ich hab dich lieb bis zum Mond und wieder zurück“, gesteht der kleine dem großen Hasen seine Liebe. Reginas Stimme klingt sanft: „Wie er mich da angeguckt hat – so ein verschmitztes Lächeln. So etwas bleibt.“
Das Herz wird nicht dement.
Sie sind selbst als Angehörige betroffen?
Unterstützungsangebote und Anlaufstellen finden Sie hier:
- Von Pflegekassen finanzierte und für Angehörige kostenlose Schulungsreihe „Hilfe beim Helfen“ der Deutschen Alzheimer Gesellschaft
- Interaktive Landkarte mit Beratungsstellen in Ihrer Nähe
- Selbsthilfeblog der Initiative Wegweiser Demenz gefördert vom Bundesministerium für Familie, Frauen, Senioren und Jugend
![[Un]nahbar [Un]nahbar](https://wp.zim.uni-passau.de/unnahbar/wp-content/uploads/sites/8/2021/07/Schriftzug_JMC-2021.png)